
来源:细胞plus
传统以来,多发性硬化症(MS)几乎没有任何治疗选择。
最近,由一个国际合作团队(由剑桥大学、米兰比科卡、Casa Sollievo della Sofferenza和S. Maria Terni医院(意大利)和Ente Ospedaliero Cantonale医院(瑞士卢加诺)以及科罗拉多大学(美国)组成) 的研究表明,将流产胎儿神经干细胞注射到患有进行性多发性硬化症(MS)的患者的大脑中是安全的,耐受性良好,并且具有长期的效果,可以保护大脑免受进一步的损伤。(ClinicalTrials.gov: NCT03282760,EudraCT2015-004855-37 )
在多发性硬化症患者中,免疫系统开始错误地攻击髓鞘。随着髓鞘受到越来越多的损害,它破坏了通过神经传播的电信号,导致流动性、平衡、感觉和肌肉力量下降。
由美国国家多发性硬化症学会领导的一项全球倡议确定了以下三种不同但重叠的治愈途径:(1)停止多发性硬化症的进程,(2)通过逆转损伤和症状恢复失去的功能,(3)通过预防结束多发性硬化症。这项倡议还强调了需要针对疾病发展的核心驱动因素,这些因素是传统的DMT(疾病修饰疗法)无法抵消的,例如慢性中枢神经系统(CNS)分隔性炎症、免疫功能衰竭髓鞘再生和正在进行的神经退化。
剑桥小组以前的工作已经在小鼠上证明,皮肤细胞重新编程为脑干细胞,移植到中枢神经系统,可以帮助减少炎症,并可能有助于修复MS造成的损伤。
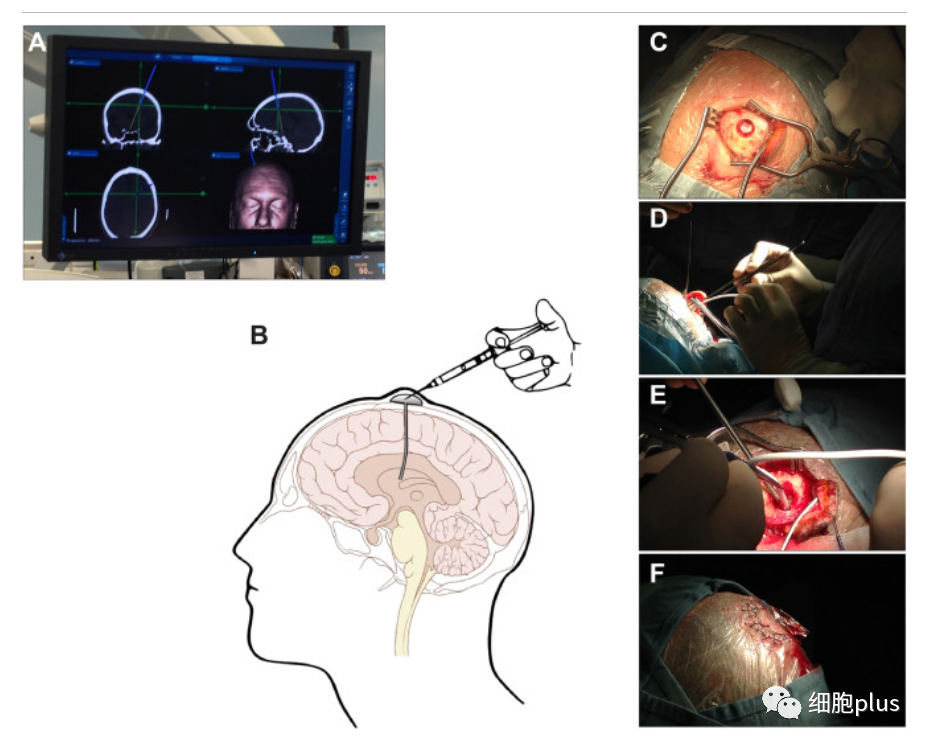
通过本篇在《CELL STEM CELL》上发表的临床试验文章看,科学家们完成了此早期临床试验,包括将神经干细胞直接注射到从意大利两家医院招募的15名继发性MS患者的大脑中(在2017年9月26日至2020年1月13日期间,共有180名候选人自愿接受hNSC-SPMS移植。)。
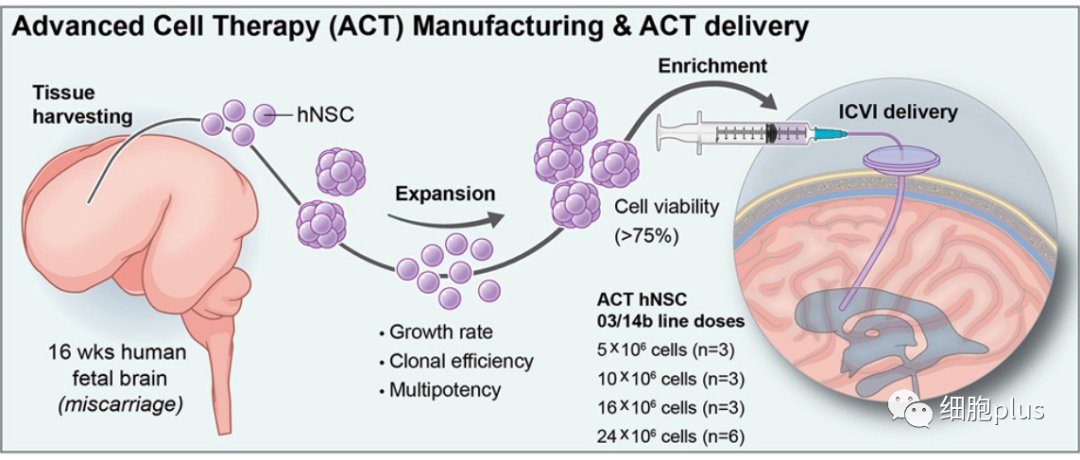
干细胞来源于取自单个流产胎儿供体脑组织的细胞。意大利研究小组此前已经表明,有可能从单个供体中产生几乎无限量的干细胞,未来有可能直接从患者身上获得这些细胞,这有助于克服与使用同种异体胎儿组织相关的实际问题。
在手术之前,参与者在三个月内对他们的残疾程度和疾病活动进行了全面评估。在移植时大多数接受治疗的患者表现出高度残疾(例如,大多数需要轮椅)。
科研人员测试了四种剂量的脑干细胞,同时与抗排斥免疫药物相结合。令人鼓舞的是,参与者在治疗后的12个月内没有发生严重的不良事件,尽管有一些短暂的副作用(如流感样症状和呼吸道感染)。
在研究过程中,没有一名患者报告了有复发的症状,他们的认知功能也没有明显恶化。研究人员说,总体而言,这表明该疾病基本稳定,没有进展的迹象,这点因为在试验开始时的高残疾水平,使得很难预期到有这样好的结果。

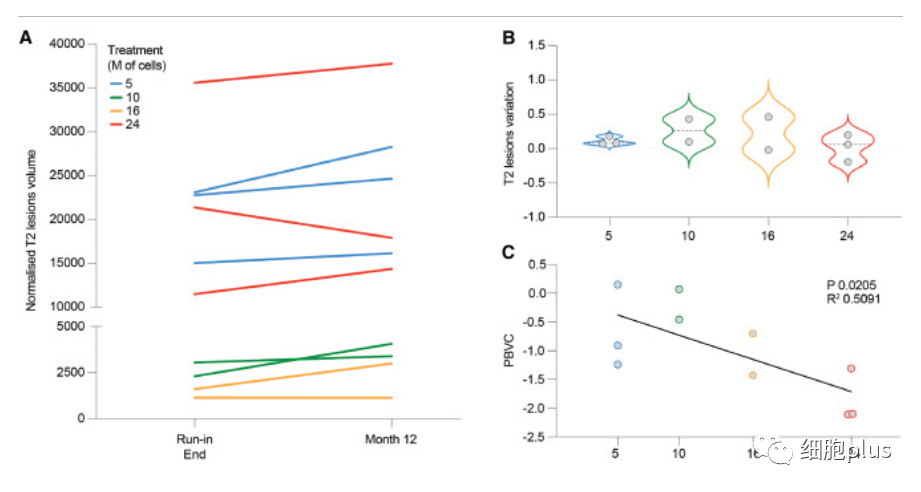
核磁结果显示,较高的干细胞剂量与脑容量减少之间存在关联,表明细胞在预防脑部炎症和肿胀方面发挥作用。
研究人员评估了一组患者与疾病进展相关的脑组织体积变化。他们发现,注射的干细胞剂量越大,随着时间的推移,大脑体积的减少越小。他们推测这可能是因为干细胞移植抑制了炎症。
该小组还寻找干细胞具有神经保护作用的迹象,即保护神经细胞免受进一步损伤。他们之前的工作表明,调整新陈代谢——身体如何产生能量——可以反过来重新编程小胶质细胞,从“坏”到“好”。
在这项新的研究中,他们观察了治疗后大脑新陈代谢的变化。他们测量了大脑周围液体和血液随时间的变化,发现了与大脑如何处理脂肪酸有关的某些迹象。这些症状与治疗的效果和疾病的发展有关。干细胞剂量越高,脂肪酸水平越高,这种情况也持续了12个月。
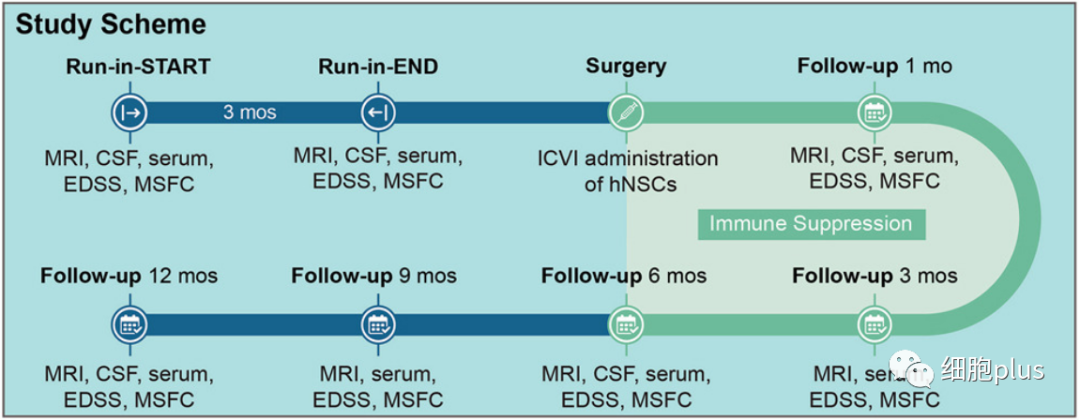
特别地,试验旨在提供标准化的hNSC,而不是不需要的、未确定的脑细胞混合物,这是通过对一组确定的hNSC功能特性进行常规、详细的监控来实现的(EudraLex针对高级治疗药物产品的GMP:https://health.ec.europa)。
在整个细胞增殖直至移植的每个步骤中,对一组已建立的hNSC特异性功能测试进行常规认证,以保证植入预先确定的稳定含量的hNSC。为了完善这一过程,在干预前48-96小时,在最终选择步骤中去除了培养物中更成熟的成分,只保留了高度不成熟的克隆原细胞。这些细胞在收获后20分钟内移植,存活指数平均为80%。由于hNSC-SPMS中使用的技术具备持续繁殖能力,不仅本研究中的患者,而且未来类似试验中的所有参与者都将被移植相同的hNSC药物,这保证了稳定和可预测的组成和特性。这使得hNSCs在未来临床试验中的可用性不再是一个限制因素,因此作者认为这种方法有望大大减少未来hNSC临床移植的变异性问题。
作者也认为这种新型ACT药物的作用机制仍未确定,目前还不可能记录供体细胞在人类受试者中移植后的存活、整合和命运。
参考链接:https://www.sciencedirect.com/science/article/pii/S1934590923003934#sec4